Llega el verano y cuidado con el sol, tu piel puede sufrir de Fotodermatosis (intolerancia al sol). 6 patologías cutáneas
Algunas pieles reaccionan de forma anormal a la luz. Son casos de fotodermatosis, fotosensibilidad patológica o alergia al sol. Este artículo describe las más comunes y cómo tratarlas.
La moda del bronceado y la reducción del ozono atmosférico son las causas por las que aumentan las consultas sobre fotodermatosis.
Fotodermatosis
Las dermatosis o alergias al sol más comunes son las siguientes, en función del origen de su desarrollo:
- Fotodermatosis idiopáticas de origen desconocido
- Fotodermatosis secundarias a agentes exógenos
- Fotodermatosis secundarias a factores endógenos
- Dermatosis fotoagravadas
- Dermatosis por conectivopatías
- Genodermatosis
Fotodermatosis idiopáticas de origen desconocido
Son aquellas fotodermatosis cuya causa se desconoce, aunque comparten un patrón común: la disfunción inmunológica que produce una reacción anormal a determinados alérgenos endógenos. Las más frecuentes son:
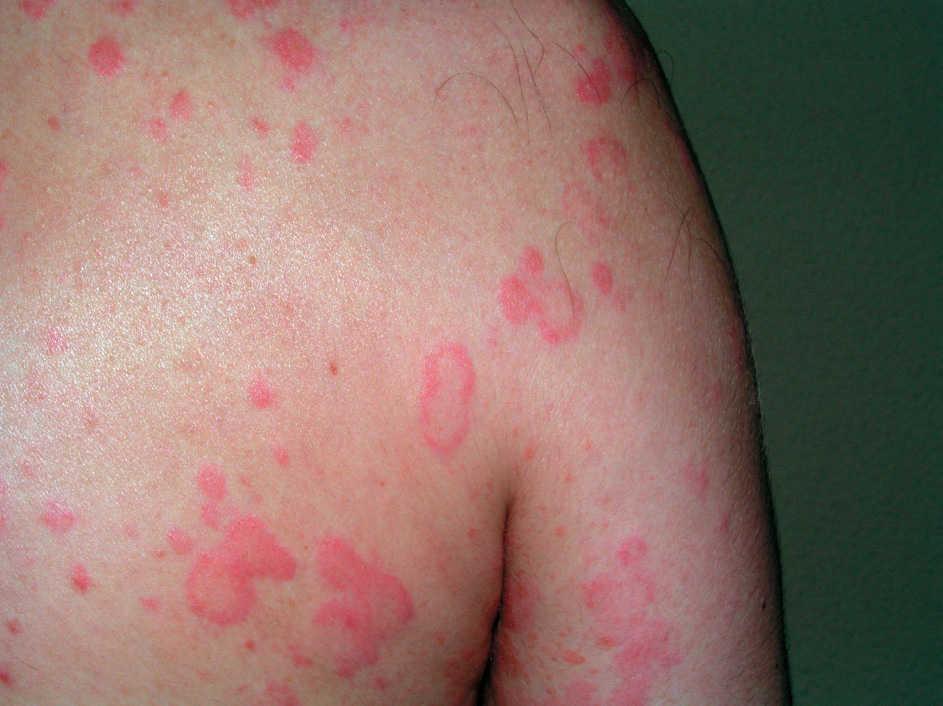
.-. Erupción polimorfa solar
Es la alergia al sol más común. Se manifiesta con más frecuencia en mujeres de entre 20 y 30 años, con forma de erupción papulosa o vesiculosa tras varias horas después de la exposición al sol.
Las causas de la erupción polimorfa solar son:
Rayos UVB (50%)
Rayos UVA (25%)
Rayos UVB + UVA (25%)
Tratamiento de la Erupción polimorfa solar
El tratamiento de la erupción polimorfa solar debe ser preventivo mediante la protección solar:
Aplicación de un filtro solar que proteja frente a la radiación UVB y UVA, de forma rigurosa y completa.
Fotoprotección mediante la cobertura directa de la piel con prendas de ropa que protejan del espectro visible. Ingerir betacarotenos, que puede morar la respuesta de la piel a la exposición solar.
Los betacarotenos están presentes en los frutos de color naranja y amarillo como las zanahorias, aunque también en verduras y hortalizas de hoja verde como el brócoli o las espinacas.
En los casos de fase aguda de la erupción polimorfa solar, el tratamiento consiste en la administración oral o tópica de corticosteroides.
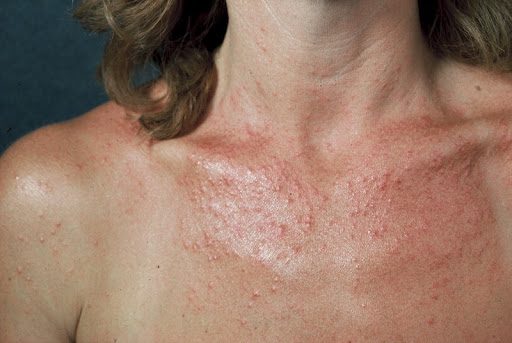
.-. Fotodermatosis secundarias a agentes exógenos
Son aquellas reacciones anormales de la piel causadas por la ingesta de un medicamento específico en combinación con la exposición solar.
Las fotodermatosis secundarias a agentes exógenos pueden ser fototóxicas o fotoalérgicas:
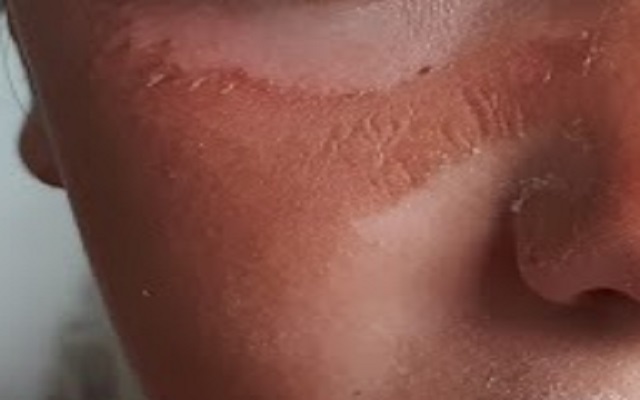
Fototóxicas
No dependen de mecanismos inmunológicos. Pueden ser provocadas en la mayor parte de los individuos expuestos a la concentración de sustancia química y dosis de luz suficientes.
Cursan con rojez, inflamación y ampollas (vesiculación) en forma de reacción actínica muy exagerados, con bordes muy bien delimitados coincidiendo con el área de piel expuesta a la luz solar.
Fotoalérgicas
La radiación lumínica da lugar a la transformación de una sustancia química de algún fármaco ingerido en otra sustancia que produce alergia. Por este motivo, las fotodermatosis secundarias fotoalérgicas sólo aparecen en pacientes que han sido sensibilizados en exposiciones solares previas a la sustancia que actúa como fotosensibilizante.
Los fotoprotectores no suelen ser suficientes para evitar estas reacciones cutáneas y por ello se recomienda la protección de la piel mediante ropa, además de evitar las horas en las que el sol incide sobre la Tierra de forma más vertical.
Fármacos fototóxicos o fotoalergizantes
- Los principales fármacos fotoalergizantes son:
- Ansiolíticos, como el alprazolam
- Antidepresivos
- Antibióticos
- Diuréticos
- Anti-inflamatorios no esteroideos
La mayoría de los fármacos relacionados con la fototoxia o la fotoalergia reaccionan con la radiación UV, pero algunos también lo hacen con el espectro de luz visible.
Tratamiento
El tratamiento básico
Es evitar la exposición solar, en caso de que sea imposible interrumpir la toma del medicamento.
Los fotoprotectores no suelen ser suficientes para evitar estas reacciones cutáneas y, por ello, se recomienda la protección de la piel mediante ropa, además de evitar las horas en que el sol incide sobre el planeta de forma más vertical.
Algunos de los fármacos fotoalergizantes más comunes son los ansiolíticos, antidepresivos y los anti-inflamatorios no esteroideos
.-. Fotodermatosis secundarias a factores endógenos
Las porfirias cutáneas se caracterizan por la presencia de niveles elevados de porfirinas, unas sustancias intermedias de la producción del grupo hemo (hemoglobina, mioglobina y fermentos respiratorios).
El mecanismo de la fototoxicidad requiere la absorción de longitudes de onda lumínicas del 400-410, es decir, del espectro de luz visible, con excitación de la porfirina y la producción de oxígeno reactivo.
.-. Dermatosis fotoagravadas
Determinadas enfermedades cursan con un agravamiento ante la exposición solar, tales como la dermatomiositis, el lupus, la poroqueratosis y otros.
.-. Dermatosis por conectivopatías
.-. Genodermatosis
Son un grupo de enfermedades dermatológicas hereditarias que cursan con una sensibilidad extrema a las radiaciones ultravioleta.



Thanks for sharing. I read many of your blog posts, cool, your blog is very good.